Ви можете очікувати, що ознаки астми будуть очевидними у немовлят - класичні раптові напади хрипів, кашлю та задишки. Але вони часто можуть бути тонкими і їх легко прийняти за респіраторну інфекцію. Через це, і той факт, що маленькі діти не можуть описати, як вони почуваються, багато батьків навіть не підозрюють, що у їх немовляти є астма, поки напади не стануть більш серйозними або явними.
ЙЕН ХУТОН / НАУКОВА ФОТОБІБЛІОТЕКА / Getty ImagesЗнання того, як відрізнити астму немовлят від загальних респіраторних захворювань, є одним із ключових факторів для пошуку ранньої діагностики та лікування. Це покращить якість життя вашої дитини, а також запобіжить травмуванню легенів, яке може тривати і в подальші роки.
Види дитячої астми
Існує багато різних типів астми, кожна з яких має різні причини та наслідки. З широкої точки зору астму можна класифікувати як:
- Алергічна астма, також відома як атопічна або зовнішня астма, яка викликається алергенами, такими як пилок та деякі продукти харчування
- Неалергічна астма, також відома як неатопічна або зовнішня астма, при якій симптоми розвиваються за відсутності алергії
Розбіжність особливо важлива для немовлят, у переважної більшості з яких розвинеться алергічна астма. Як атопічний розлад (мається на увазі такий, що має генетичну схильність до алергії), алергічна астма часто є частиною прогресування порушень, які називають " атопічний марш ".
Атопічний марш класично починається з розвитку атопічного дерматиту (екземи), часто в перші шість місяців життя. Ця початкова атопія викликає зміни в незрілій імунній системі, що відкриває двері для харчової алергії, що, у свою чергу, відкриває двері до алергічного риніту (сінної лихоманки) і, нарешті, астми.
Прогресування може відбуватися повільно протягом років або швидко протягом перших місяців життя.
Що стосується астми у немовлят, раннє виникнення симптомів викликає занепокоєння, оскільки воно часто передбачає більш серйозне захворювання в подальшому житті. Це особливо актуально, коли хрипи розвиваються до 3 років.
Тяжкість астми також тісно пов’язана з історією екземи у дитини. Якщо в дитинстві спостерігається легка екзема, симптоми астми також мають тенденцію бути слабкими і можуть повністю зникнути до статевого дозрівання. З іншого боку, якщо екзема важка, симптоми астми, як правило, є важкими і можуть зберігатися до дорослого віку.
Важливо пам’ятати, однак, що не у кожного немовляти з екземою розвинеться астма, і не у кожного немовляти з астмою буде екзема. Астма - це складне захворювання, при якому багато факторів сприяють як появі, так і тяжкості симптомів.
Симптоми астми у немовлят
Симптоми астми у дітей та дорослих більш-менш однакові, але можуть варіюватися в залежності від ступеня тяжкості та частоти.
Незважаючи на це, існують характерні відмінності у симптомах астми у немовлят (до 1 року) та немовлят (від 1 до 4) у порівнянні з малюками та маленькими дітьми (від 4 до 11).Частково це пов’язано з різницею у розмірах дихальних шляхів, а також загальною міцністю та ємністю легенів.
Немовлята та немовлятаКашель
Хрипи
Задишка
Частий кашель
Носове спалювання
Перебільшені рухи животом під час дихання
Всмоктування ребер під час вдиху
Переривання плачу або сміху через утруднення дихання
Втома і млявість
Знижена активність
Кашель
Хрипи
Задишка
Ущільнення в грудях
Частий кашель
Напади (та інтенсивність атак) можуть відрізнятися
Денна втома і сонливість через поганий сон
Затримка одужання від застуди та інших респіраторних інфекцій
Переривання гри через проблеми з диханням
Ознаки надзвичайної ситуації
Зателефонуйте 911 або зверніться за екстреною допомогою, якщо ваша дитина відчуває ознаки важкого нападу, зокрема:
- Хрипи під час вдиху та видиху
- Кашель, який став безперервним
- Прискорене дихання з ретракцією
- Раптова блідість
- Сині губи або нігті
- Неможливість їсти, говорити або грати (відповідно до віку)
- Скорочення живота під час дихання
Ускладнення
Дитяча астма може спонтанно усунутись в період статевого дозрівання у деяких дітей, але раннє лікування має життєво важливе значення для запобігання травмуванню легень, що ще розвиваються. Постійне запалення, спричинене нелікованою астмою, може призвести до ремоделювання дихальних шляхів, що є частим явищем у дітей старшого віку з астмою.
Коли це відбувається, гладкі м’язи дихальних шляхів починають потовщуватися і втрачати свою гнучкість, тоді як келихоподібні клітини, що виробляють слиз, збільшаться в розмірах. Це може збільшити ризик хронічної обструктивної хвороби легенів (ХОЗЛ) у подальшому житті.
Причини
За даними Центрів з контролю та профілактики захворювань (CDC), у США більше шести мільйонів дітей страждають на астму, у більшості з яких симптоми розвиваються до 6 років.
Невідомо, що викликає астму у дітей та дорослих. Сучасні дані свідчать про те, що генетична схильність у поєднанні з факторами навколишнього середовища змінює імунну відповідь організму, збільшуючи гіперчутливість дихальних шляхів до екологічних та фізіологічних тригерів.
Що стосується немовлят, є дані, що певні фактори можуть збільшити ризик розвитку астми у дитини.
- Сімейний анамнез астми є основним фактором ризику розвитку алергічної астми, більше ніж потроєння ризику дитини, якщо інший брат або сестра страждають на астму.
- Не годування груддю може позбавити немовлят материнських антитіл, які допомагають побудувати міцну імунну систему. (Американська академія педіатрії рекомендує немовлятам отримувати виключно грудне молоко приблизно протягом перших шести місяців життя, тоді можна додавати тверду їжу як доповнення.)
- Побутова вологість і цвіль можуть спричинити незрілу імунну систему, що виробляє захисні антитіла до спор цвілі у повітрі, збільшуючи ризик алергії та алергічної астми.
- Народження на початку осені більш ніж подвоює ризик розвитку алергічної астми у дитини, піддаючи їх незрілу імунну систему вітряному пилку та цвілі.
- Пасивне куріння піддає легені дитини запальним токсинам, які можуть збільшити ризик гіперреактивності дихальних шляхів.
- Важкі респіраторні інфекції до 2 років, особливо інфекції нижніх дихальних шляхів, можуть сприяти змінам у тканинах дихальних шляхів, що може призвести до гіперреактивності.
- Харчування також може зіграти свою роль у розвитку алергічної астми, запобігаючи алергії на яйця та молоко. Ризик алергії на молоко може зменшитись при годуванні груддю, тоді як годування немовлят яйцями може зменшити ризик алергії на яйця.
Діагностика
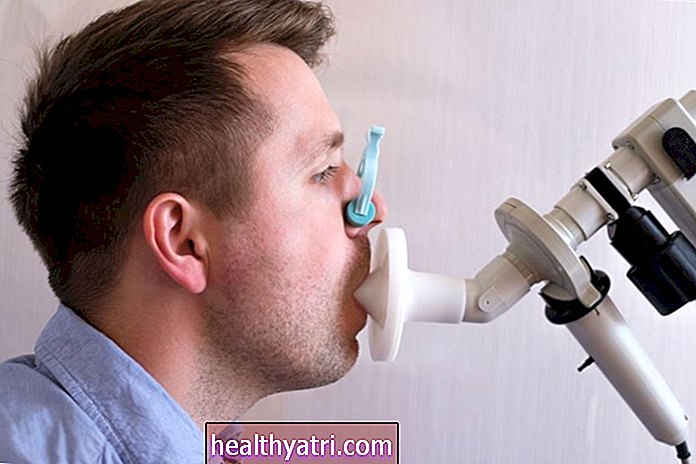
Діагностувати астму у немовлят та немовлят важко, оскільки центральні інструменти, що використовуються для діагностики - тести легеневої функції (ПФТ) - в більшості випадків не дають корисних результатів. Навіть простий тест на оксиді азоту на видиху, який вимірює кількість газу, який присутній при видиху, мало корисний для дітей до 5 років.
З цією метою для встановлення діагнозу лікарі в значній мірі покладаються на симптоми немовляти, спостереження батьків чи опікунів та іншу інформацію. Процес включає велике співбесіду, щоб оцінити історію проблем з диханням у дитини.
Питання можуть включати:
- Хтось із сім'ї хворіє на астму? Сімейна історія екземи або алергічного риніту також передбачає астму.
- Як часто ваша дитина відчуває хрипи? Хоча хрипи часто зустрічаються при багатьох дитячих хворобах, астма характеризується рецидивами - часто без видимих причин.
- Коли у вашої дитини виникають хрипи? Деякі доглядачі можуть згадувати події або схеми, що передують нападам, наприклад, перебування на свіжому повітрі, перебування біля домашніх тварин або вживання молока. Такі тригери можуть підтримати діагностику.
- На що схожий хрип? У деяких випадках звук хрипів може допомогти розрізнити причини. Наприклад, гавкаючий звук характерний для кашлюку (коклюшу), тоді як «грудне» хрипіння при слизовому кашлі більше вказує на бронхіальну інфекцію. При астмі хрипи будуть посиленими сухим кашлем.
- Ваша дитина кашляє вночі? Нічний кашель та хрипи є одними із визначальних ознак астми у дітей.
- Чи є у вашої дитини проблеми з годуванням? Часто немовля з астмою не зможе допити пляшечку через задишку.
- Ваша дитина хрипить після сміху чи плачу? Сильний сміх або плач можуть спровокувати напад, викликаючи гіпервентиляцію та спазми бронхів.
Незважаючи на те, що астма, як правило, виявляється більш очевидною у старших немовлят, ніж у немовлят, поділіться будь-якою інформацією, якою ви володієте, щоб допомогти лікареві краще зрозуміти природу симптомів вашої дитини - навіть якщо вона здається не пов’язаною чи несуттєвою.
Обстеження та тестування
Лікар також проведе фізичний огляд, щоб перевірити наявність звуків дихання (деякі з них можуть припускати інфекцію або перешкоду дихальних шляхів) або атопічні захворювання шкіри, такі як екзема.
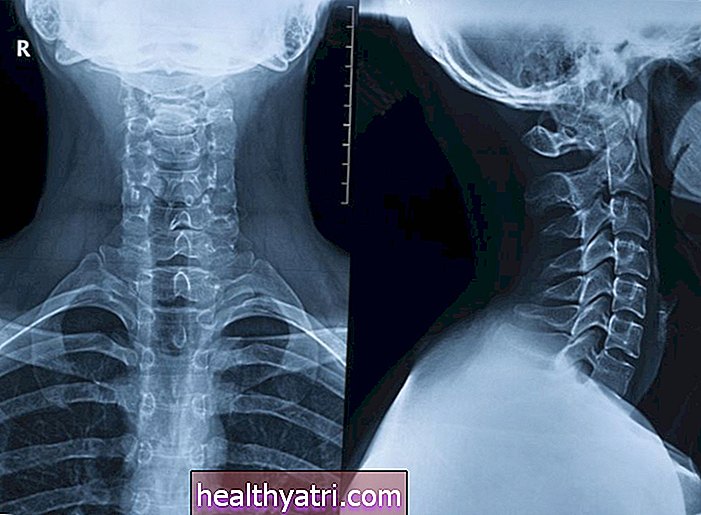
Якщо причини легко виявити, можна призначити рентген грудної клітки; це загальне візуалізаційне дослідження безпечне для новонароджених та немовлят. Однак краще виключити інші причини хрипів та задишки, ніж підтвердження астми.
При підозрі на алергічну астму лікар може порекомендувати проведення шкірних тестів на алергію, що включають введення невеликої кількості загальних алергенів (наприклад, лупи домашніх тварин) під шкіру, щоб побачити, як відбувається реакція. Незважаючи на це, тест на алергію на шкірі рідко проводиться у дітей віком до 6 місяців.
Диференціальні діагнози
Можуть бути призначені інші обстеження, включаючи аналізи крові та дослідження зображень, щоб виключити інші причини симптомів у вашої дитини. Серед станів, які зазвичай включаються в диференціальний діагноз дитячої астми, є:
- Аспірація стороннього тіла
- Пневмонія
- Бронхіоліт
- Кістозний фіброз
- Бронхолегенева дисплазія (у недоношених дітей)
- Первинний синдром циліарної дискінезії
- Первинні імунодефіцитні захворювання (вроджені розлади, які іноді проявляються респіраторними симптомами)
Лікування
Якщо у дитини до 2 років діагностується астма, і її симптоми виражені слабо, лікар може застосувати вичікувальний підхід. Це частково тому, що мало досліджень щодо безпеки препаратів від астми для дітей цієї молодості.
Якщо потрібне лікування, можна розглянути багато тих самих ліків, що застосовуються для дорослих. Вибір буде заснований на ризику побічних ефектів, частоті та тяжкості нападів, впливі астми на якість життя дитини та чи дозволено препарат для використання у дітей.
Серед процедур, доступних для дітей до 4 років:
- Рятувальні інгалятори, що використовуються для лікування гострих нападів, дозволені для дітей віком від 2 років, хоча рекомендується мінімальне використання. Єдиним винятком є Xopenex (левальбутерол), який схвалений лише для дітей віком від 6 років.
- Інгаляційний кортикостероїд (ІКС) може застосовуватися протягом декількох днів або тижнів для контролю над симптомами астми. Пульмікорт (будесонід), який доставляється за допомогою небулайзера, є єдиним інгаляційним кортикостероїдом, дозволеним для дітей віком від 1 року. Інші варіанти схвалені лише для дітей віком від 4 років.
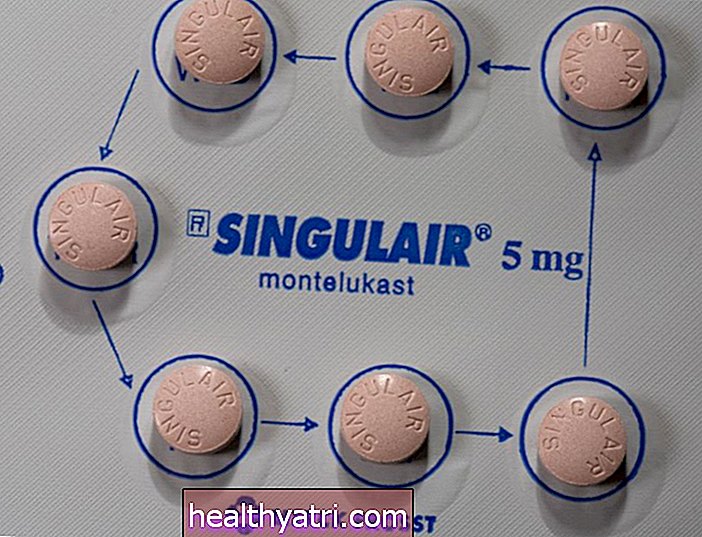
- Singulair (монтелукаст), модифікатор лейкотрієну, також може бути розглянутий, якщо інгаляційні кортикостероїди не забезпечують полегшення. Препарат випускається в гранульованому вигляді для дітей від 1 року.
- Теофілін, старіший і рідше застосовуваний оральний препарат, може бути доданий до плану лікування дітей старше 1 року, якщо це необхідно.
Інгаляційні кортикостероїди також можна давати дітям до 4 років, які страждають на легку астму, але у них виникають хрипи при зараженні дихальних шляхів. У таких випадках Національний інститут охорони здоров’я рекомендує розпочинати короткий курс ІКС щодня при появі симптомів та бета-агоніст короткої дії (SABA) за необхідності для швидкого полегшення. U
Не існує затверджених FDA препаратів від астми для дітей до 1 року, але Глобальна ініціатива боротьби з астмою (GINA) рекомендує небулайзований альбутерол (рятувальний препарат) кожні 20 хвилин протягом першої години для лікування гострих симптомів у немовлят.
Серед додаткових процедур, доступних для дітей старше 4 років:
- Кромолін натрій, стабілізатор тучних клітин, який доставляється шляхом інгаляції, може бути розглянутий, якщо інгаляційні кортикостероїди не забезпечують полегшення. Препарат протипоказаний дітям до 2 років.
- Сальметерол, бета-агоніст тривалої дії (LABA), що використовується щодня для контролю астми, призначений для дітей від 4 років. Інші LABA можна застосовувати лише дітям старше 5 або 6 років.
- Пероральні та назальні спреї-антигістамінні препарати можуть застосовуватися для лікування симптомів алергії у дітей з алергічною астмою, але їх зазвичай уникають дітям до 4 років.
- Немовлятам та дітям молодшого віку уникають застосування імуномодулюючих препаратів, які гартують імунну відповідь у людей із середньою та важкою формою астми. Єдиним варіантом, доступним для дітей віком від 6 років, є Xolair (омалізумаб).
Дітей, у яких діагностовано важку алергічну астму, можна направити до алерголога для проведення підшкірної імунотерапії (SCIT) - так звані уколи для алергії. NIH радить SCIT дітям старше 5 років, а також стандартні ліки, якщо їх астма контролюється на етапах початку, нарощування та підтримання імунотерапії.
Впоратися
Якщо у вашого немовляти чи дитини діагностована астма, ви можете зробити щось, щоб зменшити ризик нападів та поліпшити якість їх життя:
- Дотримуйтесь плану лікування: Якщо призначаються ліки, зрозумійте, як вони застосовуються, і використовуйте їх лише за призначенням. Не експериментуйте з лікуванням і не змінюйте дозування, не попередньо поговоривши з лікарем вашої дитини.
- Визначте причини, що викликають астму: Роблячи це, ви можете вжити заходів для їх вилучення з дому. Якщо ви не знаєте, що викликають, ведіть щоденник симптомів, відстежуючи події, їжу, діяльність та симптоми по мірі їх виникнення. З часом можуть з’явитися закономірності, які можуть допомогти визначити симптоми.
- Використовуйте очищувач повітря: якщо сезонна алергія, лупа домашніх тварин або пил є проблематичними для вашої дитини, знайдіть очищувач повітря з мультифільтровою системою (поєднуючи фільтр HEPA з фільтром з активованим вугіллям). Перевірте, чи пристрій здатний обслуговувати розмір кімнати в кубічних футах.
- Тримайте курців подалі від своєї дитини: якщо хтось із сім’ї курить, нехай це робить на відкритому повітрі. Або ще краще, попросіть їх поговорити зі своїм медичним працівником про засоби відмови від куріння, які допоможуть кинути палити.
- Складіть план дій: запишіть інструкції щодо лікування гострих симптомів. Переконайтеся, що кожен у родині, як і будь-який інший доглядач, має копію та знає, що робити. Обов’язково вкажіть номер лікаря та інструкції щодо того, коли телефонувати за номером 911 (включаючи чіткий опис екстрених ознак та симптомів).
Слово з дуже добре
Розпізнати астму у немовлят може бути важко навіть для медичних працівників. Якщо ви вважаєте, що у вашої дитини астма, запишіть симптоми (включаючи дати їх виникнення) та поділіться ними з лікарем вашої дитини. Якщо лікар не має досвіду чи досвіду діагностування астми у дітей, особливо тих, хто немовля, немовля, попросіть направлення до дитячого пульмонолога, який спеціалізується на захворюваннях органів дихання у дітей.

.jpg)






-test-for-hcv.jpg)






-interactions.jpg)




